Ortopedia e Traumatologia – Patologias
O que é?
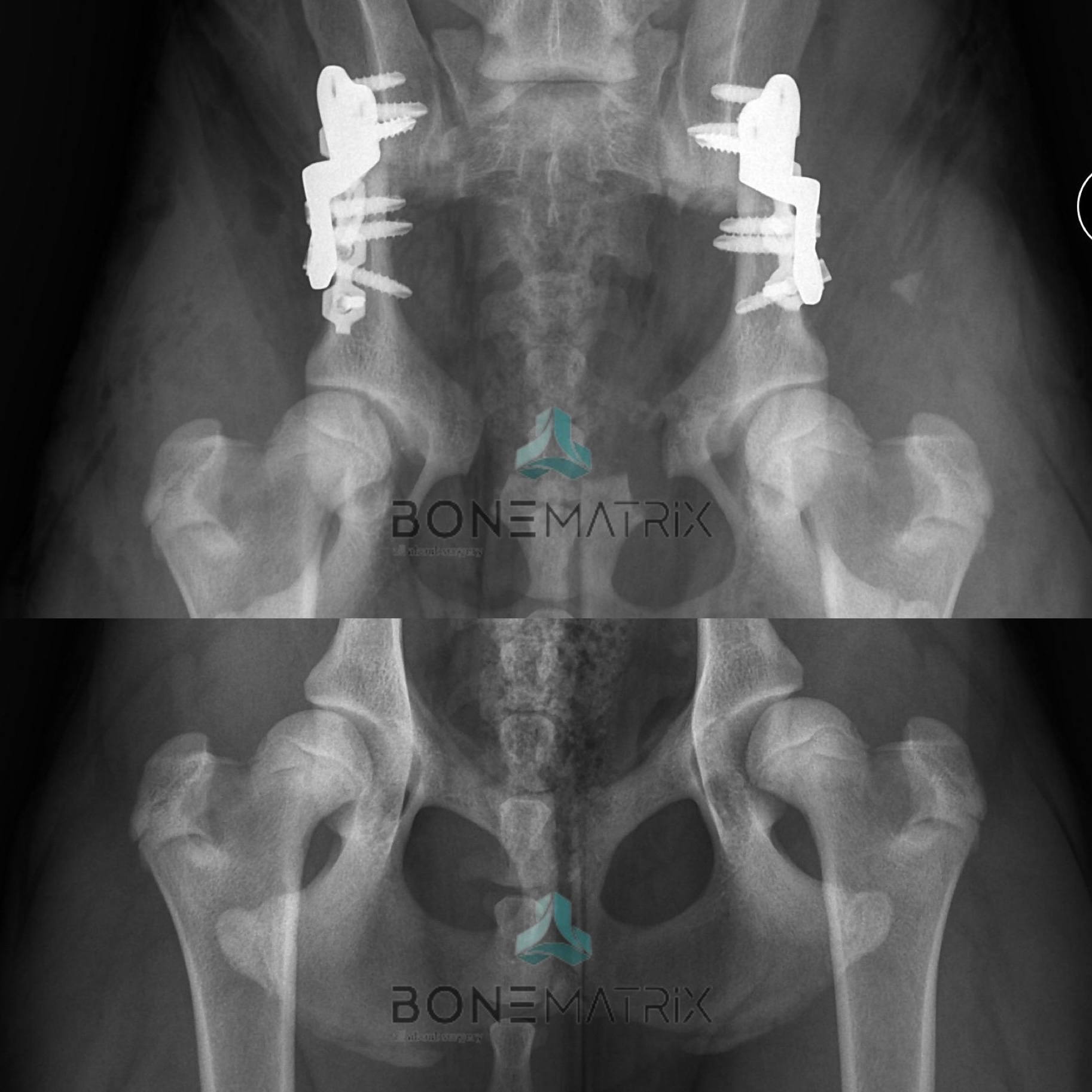
A displasia de anca é uma doença de desenvolvimento onde a laxitude da articulação coxo-femoral e a inadequada cobertura acetabular levam ao desenvolvimento de um processo de osteoartrite (doença degenerativa).
A osteoartrite irá provocar alterações ósseas e articulares que resultam num quadro de dor crónica e restrição física do paciente, influenciando a sua qualidade de vida.
Qual a importância do despiste?
O despiste de displasia de anca, realizado entre os 5 e os 6 meses de idade, permite que sejam tomadas medidas preventivas, que impeçam o desenvolvimento da doença. O despiste da displasia de anca consiste na realização de um exame ortopédico e estudo radiográfico onde se recolhem informações que permitem estudar as condições anatómicas e clínicas do paciente, prevendo assim, a possibilidade de desenvolvimento da doença.
Várias opções cirúrgicas poderão ser consideradas, se um diagnóstico surgir dentro deste intervalo de tempo, entre elas: sinfisiodese púbica juvenil (JPS – juvenile pubic symphysiodesis) e osteotomia pélvica dupla (DPO – double pelvic osteotomy). A técnica é escolhida conforme as características individuais de cada paciente.
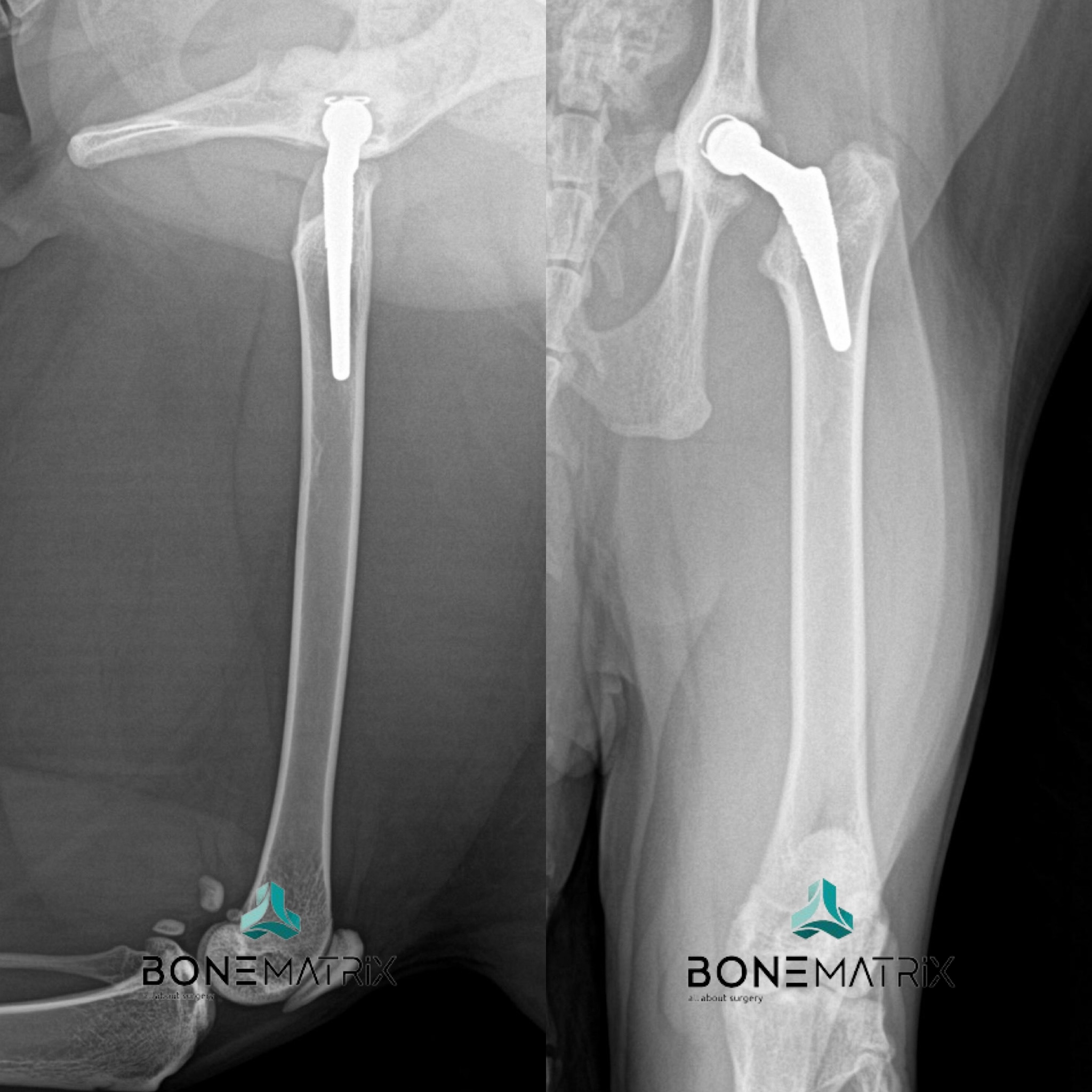
Após a passagem deste período temporal de crescimento apenas conseguiremos resultados terapêuticos semelhantes através da execução de procedimentos de substituição articular, com a técnica de prótese total de anca (TRH – total hip replacement).
Qual o tratamento?
A gestão de um quadro de displasia de anca, dependendo do grau de condicionamento da doença, poderá ser conseguida por meio de terapia medicamentosa (em casos menos graves), contudo esta não conduz ao tratamento da patologia mas sim à gestão do quadro sintomático, através do controlo de dor.
Existem várias soluções cirúrgicas que poderão ser opção, contudo é importante realçar que o diagnóstico precoce é essencial para que estas opções ocorram no sentido de prevenção de desenvolvimento da doença. Após terminado o crescimento apenas a prótese de anca, representa uma cirurgia com resultados semelhantes na resolução da patologia.
O que é?
A displasia de cotovelo é uma doença de desenvolvimento que tem por base a falta de congruência entre os ossos que compõe o cotovelo (úmero, rádio e ulna).
Podem surgir várias doenças secundárias ao desenvolvimento deste processo, como exemplo, não união do processo ancóneo (UAP – ununited anconeal process) , fragmentação do processo coronóide (FCP – fragmented coronoid process) e osteocondrite dissecante (OCD – osteochondrosis dissecans).
O desenvolvimento da doença gera um quadro de dor crónica e condicionamento fisico que afetam a qualidade de vida do paciente.
Qual a importância do despiste?
O despiste de displasia de cotovelo, realizado entre os 5 e os 6 meses de idade, poderá permitir que sejam tomadas medidas preventivas, para impedir o desenvolvimento da doença. Esse despiste é realizado por meio de exame ortopédico e estudo radiográfico.
Várias opções cirúrgicas poderão ser tomadas, neste intervalo de tempo, entre elas: ostectomia distal da ulna (DUO – distal ulnar ostectomy), osteotomia bi-obliqua dinâmica proximal da ulna (BDPUO – bi-oblique dynamic proximal ulnar osteotomy) e resolução de deformidades angulares responsáveis pela perda de congruência articular. A técnica escolhida é direcionada ao paciente e caso clínico concreto.
A displasia de cotovelo, em animais adultos, apresenta opções cirúrgicas que poderão também proporcionar resultados satisfatórios, como é o caso da osteotomia abdutora proximal da ulna (PAUL – proximal abducting ulnar osteotomy) e da osteotomia do deslizamento do úmero (SHO – sliding humeral osteotomy).
Qual o tratamento?
A gestão de um quadro de displasia de cotovelo, dependendo do grau de condicionamento da doença, poderá ser conseguida através de terapia medicamentosa, singularmente, ou em complemento do tratamento cirúrgico.
Existem várias soluções cirúrgicas para o tratamento desta doença, mas, idealmente, a sua realização deverá ser realizada com um objetivo preventivo, quando alterações de osteoartrite ainda não se encontram presentes.
O que é?
A osteoartrite é uma doença degenerativa que acomete articulações. Os principais sintomas desta doença são dor intra-articular e restrição de movimento. A sua origem poderá ser variada, podendo ser provocada por um vasto leque de patologias, que variam desde a componente imuno-mediada, infecciosa, até ao surgimento como consequência de uma outra patologia ortopédica primária.
Como é diagnosticado?
A osteoartrite poderá ser diagnosticada por meio de exame ortopédico, onde poderá ser identificada uma perda de amplitude de movimento articular, alterações ósseas e de cartilagem, dor e efusão articular.
O estudo radiográfico poderá apoiar o diagnóstico revelando alterações ósseas degenerativas na articulação em estudo.
Qual o tratamento?
A osteoartrite é uma patologia sem cura, contudo, dependendo da sua origem, poderão ser aplicadas várias técnicas para travar a progressão da doença. Quando diagnosticada atempadamente, existem várias medidas que poderão ser tomadas, de forma que a presença da patologia não afete significativamente a qualidade de vida do paciente.
A escolha da abordagem irá depender da origem do problema, podendo esta variar entre abordagens cirúrgicas (para eliminar o fator de origem do quadro) em associação com terapia medicamentosa (para controlo os sintomas), até ao recurso a terapias adjuvantes que contribuam para a melhoria do ambiente intra-articular.
O que é?
A rotura de ligamento cruzado cranial é, na maioria dos casos, uma doença degenerativa, em menor frequência poderá também ser causada por trauma.
A doença degenerativa do ligamento cruzado faz com que este ligamento apresente maior fragilidade em comparação com um ligamento em que a doença não está presente (pela perda progressiva das características normais das fibras que o compõe).
O ligamento cruzado cranial é um ligamento que se encontra dentro do joelho, contribuindo para a estabilidade desta articulação. Este ligamento é responsável por impedir o movimento cranial da tíbia em relação ao fémur e o movimento de rotação interna.
Quando o ligamento rotura perde-se a estabilidade dentro da articulação, sendo este um processo que, para além de inicialmente doloroso, irá resultar no desenvolvimento de um processo de osteoartrite avançada motivado pela inflamação e instabilidade crónica da articulação.
Como é diagnosticado?
O diagnóstico é feito com base no exame ortopédico do paciente, através do teste de gaveta ou de avanço tibial.
Como exame complementar de diagnóstico poderá também ser realizado um estudo radiográfico, onde se evidencia o avanço tibial em relação aos côndilos femorais, assim como a inflamação intra-articular.
Qual o tratamento?
Existem vários procedimentos cirúrgicos que têm como objetivo a estabilização do joelho, na ausência de integridade do ligamento cruzado cranial. A técnica com melhores resultados de estabilização e prevenção/redução da progressão do processo de osteoartrite, é a osteotomia de nivelamento do plateau tibial (TPLO – tibial plateau leveling osteotomy).
Vários estudos científicos foram realizados comparando as técnicas empregues com mais frequência nestes casos, sendo estas a imbricação extra-capsular, a TTA (tibial tuberosity advancement) e a TPLO,. Esses estudos concluíram que a técnica de TPLO apresenta resultados significativamente melhores em relação às restantes técnicas estudadas.
O que é?
A rotura de ligamentos é uma patologia frequentemente causada por situações de trauma. Os ligamentos que mais frequentemente são intervencionados são: os ligamentos colaterais, o ligamento redondo e os ligamentos palmares/plantares.
Como são diagnosticadas?
A integridade dos ligamentos colaterais é testada por meio de exame ortopédico. As radiografias poderão ser utilizadas como meio complementar de diagnóstico, através da aquisição de radiografias de stress, onde a amplitude articular é visivelmente excessiva em relação a uma situação normal.
O ligamento redondo, encontra-se na articulação coxo-femoral. Frequentemente a sua rotura está associada à luxação da articulação (a cabeça femoral sai do acetábulo). Esta patologia poderá ser identificada por exame físico e por estudo radiográfico.
Relativamente aos ligamentos palmares e plantares, no exame ortopédico, a sua lesão poderá ser identificada pela hiperextensão excessiva (plantigradismo) da articulação do tarso ou do carpo. O estudo radiográfico irá evidenciar uma amplitude articular excessiva.
Qual o tratamento?
A escolha da técnica cirúrgica para resolução do quadro clínico é realizada com base nas características do paciente e na articulação acometida.
No caso de ligamentos colaterais é comum a utilização de técnicas de ancorarem óssea, onde é colocado um ligamento sintético a mimetizar a função do ligamento normal. Este material é fixado ao osso acima e abaixo da articulação por meio de âncoras ósseas.
No caso do ligamento redondo, frequentemente é utilizada a técnica de toggle pin onde também o ligamento roturado é substituído por um ligamento sintético que permita a estabilidade da articulação.
Quando existe lesão dos ligamentos palmares ou plantares, o tratamento, frequentemente, passa pela realização de um procedimento cirúrgico de artrodese.
O que é?
As deformidades angulares de membros, frequentemente, apresentam uma componente genética seguida de um agravamento da patologia na fase de crescimento do paciente. Esta também poderá ser resultado de uma cicatrização óssea desalinhada (após fratura).
As deformidades angulares são responsáveis por: anomalias de marcha no paciente; sobrecarga articular e de ligamentos responsáveis pela estabilização de articulações; e patologias musculares.
A luxação de patela é uma patologia frequentemente diagnosticada que apresenta a sua origem em uma ou várias deformidades angulares. O resultado da existência destas deformidades é, na maioria das vezes, a luxação medial de patela (rótula).
Como são diagnosticadas?
As deformidades angulares podem ser diagnosticadas com exame ortopédico e estudo radiográfico. O estudo radiográfico é utilizado para fazer o planeamento pré-cirúrgico da correção.
Em casos de luxação medial de patela, o estudo radiográfico é direcionado ao osso do fémur e da tíbia, evidenciando qual o local de deformidade que está na origem do problema.
Qual o tratamento?
Existem várias opções cirúrgicas para a correção de deformidades angulares, sendo a técnica escolhida com base nas características do paciente, deformidade presente e local da deformidade.
Entre as técnicas mais utilizadas para a correção de deformidades angulares podemos considerar as osteotomias corretivas de closing wedge (CWO – closing wedge osteotomy) e as osteotomias corretivas de opening wedge (OWO – opening wedge osteotomy).
Em casos de luxação de patela a correção desta patologia poderá passar por uma ou várias técnicas combinadas, entre elas: osteotomia femoral distal (DFO – Distal femoral osteotomy), osteotomia tibial proximal (PTO – proximal tibial osteotomy), transposição da tuberosidade tibial (TTT – tibial tuberosity transposition), sulcoplastia e pateloplastia. Para a correta correção desta patologia é imprescindível a realização de um estudo radiográfico ortogonal dos ossos envolvidos na articulação para perceber qual a deformidade que é responsável pela patologia.
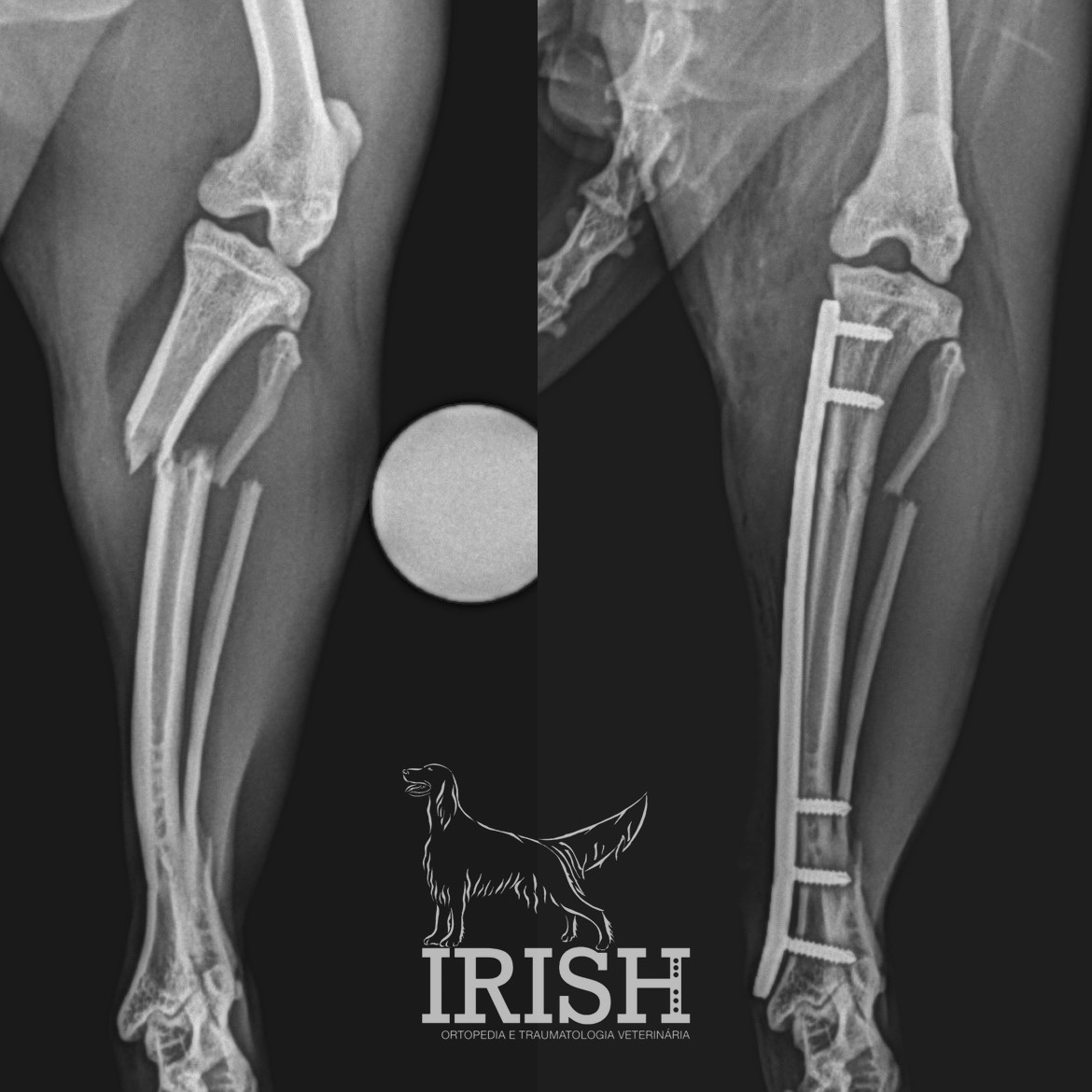
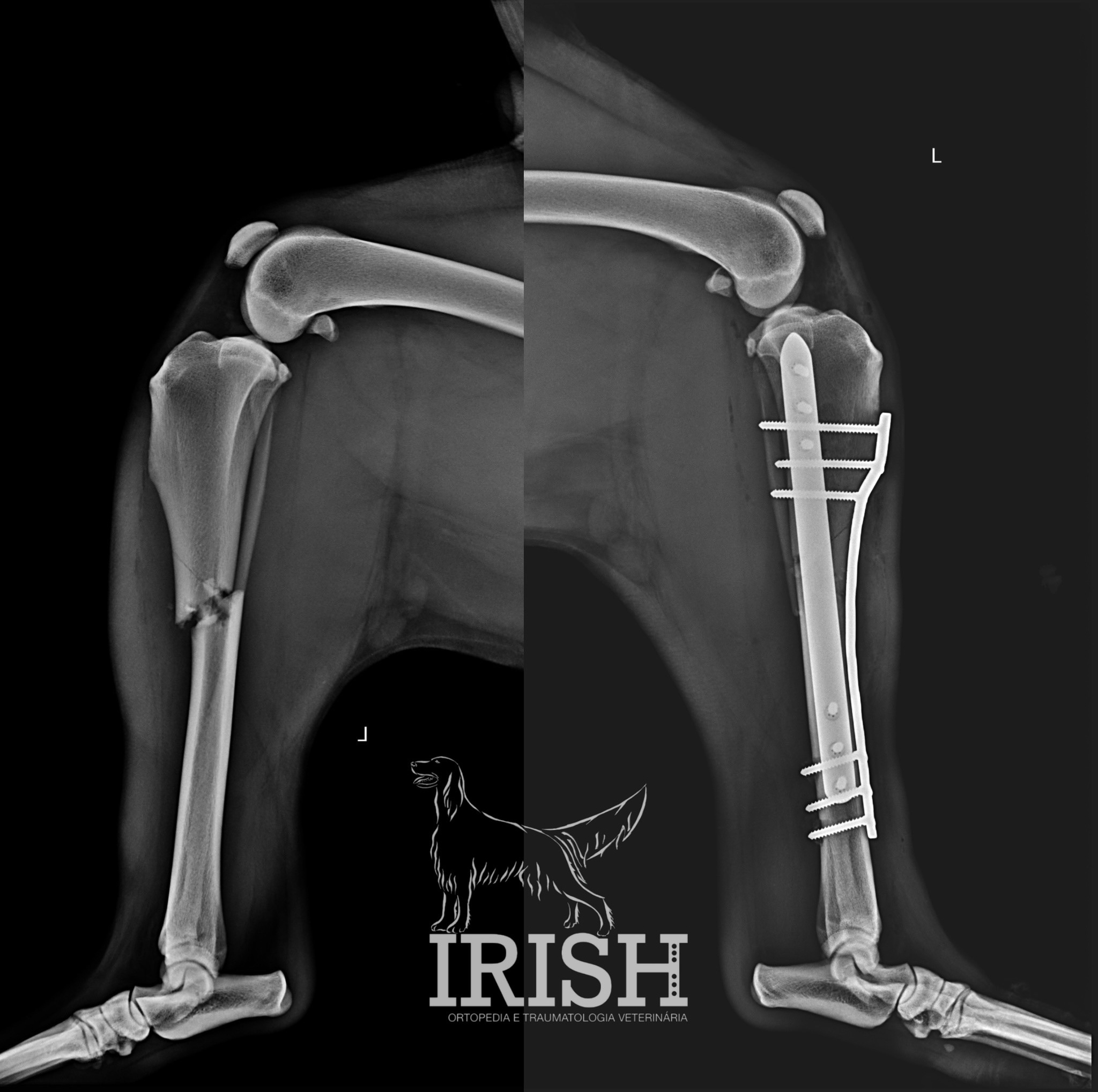
O que é?
As fraturas surgem na maioria das vezes associadas a situações de trauma. Este trauma poderá ser agudo, a força aplicada ao tecido ósseo excede a sua capacidade elástica e ocorre a fratura, ou então, com menor frequência, poderá resultar de um trauma de baixa intensidade que ocorre de forma frequente (fraturas de esforço).
Como são diagnosticadas?
As fraturas são diagnosticadas por meio de exame ortopédico. O estudo radiográfico é essencial para diagnóstico e planeamento cirúrgico. Em fraturas articulares, por vezes, é necessário o recurso a um exame complementar de imagem avançada (TAC) para conseguir realizar o diagnóstico, dado o tamanho reduzido dos ossos envolvidos e a existência de sobreposições ósseas na imagem radiográfica.
Qual o tratamento?
Existem várias técnicas cirúrgicas que poderão ser aplicadas em caso de fratura, sendo a sua escolha dependente das características da fratura e das características individuais do paciente.
De uma forma geral poderemos recorrer a fixadores externos (ESF – external skeletal fixator), placas e parafusos e pins ortopédicos.
A correta escolha da técnica será essencial para o sucesso do caso clínico.
Ortopedia Traumatologia – Técnicas cirúrgicas
A técnica cirúrgica aplicada deve atender às características individuais do paciente e da fratura. A escolha do procedimento cirúrgico realizado irá ser decisivo para o bom resultado cirúrgico.
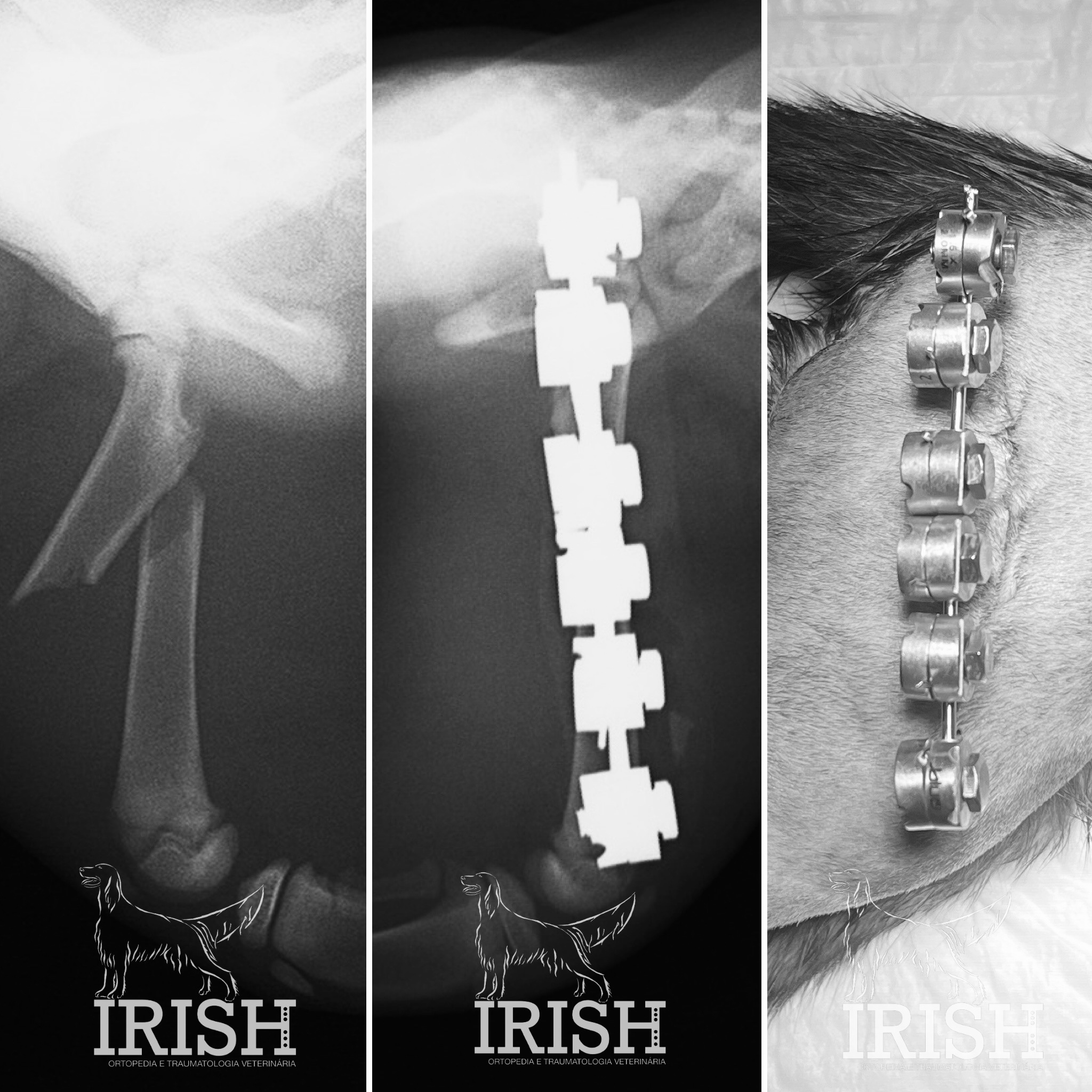
Em que consiste?
Os fixadores externos são aparelhos de fixação esquelética que utilizam pins ortopédicos em associação com barras e rótulas ou discos circulares. O objetivo da aplicação deste material é a estabilização óssea para permitir a sua cicatrização.
A sua configuração e escolha de equipamento deverá ser considerada tendo em conta as características individuais do paciente/osso/patologia.
Após formação de calo ósseo este equipamento é retirado do paciente num procedimento simples realizado sob sedação.
Patologias comuns em que é aconselhada a execução destas técnicas: estabilização de fraturas, osteotomias corretivas, imobilização articular.
Em que consiste?
As placas de osteossíntese são materiais utilizados para a estabilização óssea, em associação com parafusos, que as fixam ao osso. As placas de osteossíntese podem assumir várias funções, sendo a sua função escolhida de acordo com as características da fratura/patologia presente. Estes equipamentos categorizam-se em dois grupos principais, as placas DPC e as placas bloqueadas.
Estes materiais são inertes e biocompatíveis e a sua remoção, normalmente, não é necessária.
Patologias comuns em que é aconselhada a execução destas técnicas: estabilização de fraturas, osteotomias corretivas, imobilização articular.
Em que consiste?
Os pins ortopédicos são usados como meio de estabilização em algumas fraturas com características específicas, como exemplo, algumas fraturas de placas de crescimento ou fraturas diafiárias de metatarsos/carpos.
Patologias comuns em que é aconselhada a execução destas técnicas: estabilização de fraturas de placas de crescimento, estabilização de fraturas de metacarpos/tarsos.
Em que consiste?
Os ligamentos sintéticos são materiais inertes e biocompatíveis que têm como objetivo mimetizar a função de um determinado ligamento que por norma se encontra roturado. Esses materiais são normalmente unidos ao osso por intermédio de âncoras ósseas ou toggle pins.
Patologias comuns em que é aconselhada a execução destas técnicas: estabilização articular.
Em que consiste?
As ostectomias e osteotomias corretivas têm por objetivo alterar a configuração anatómica de um osso para corrigir uma patologia subjacente. A sua estabilização poderá ser conseguida por meio de fixadores externos ou placas de osteossíntese conforme as características individuais da patologia/paciente.
Patologias comuns em que é aconselhada a execução destas técnicas: displasia de cotovelo ou anca, rotura de ligamento cruzado cranial, correção de deformidades angulares.